En el momento actual de restablecimiento de la actividad laboral y social, dentro de lo que se ha venido a llamar “vuelta a la nueva normalidad”, uno de los aspectos de mayor relevancia es conocer cuál es la situación inmunológica real de la población tras dos meses de confinamiento, 228.691 casos positivos y de 27.104 fallecidos, según datos del Ministerio de Sanidad a día de hoy, con una doble finalidad: disminuir el número de nuevos casos y nuevos fallecidos y prevenir la nueva aparición de casos o la reactivación de nuevos focos de potencial contaminación o difusión de la enfermedad.
Ante todo, dado que se trata de un nuevo virus, tenemos que considerar varios aspectos desde el punto de vista microbiológico sobre el comportamiento de los virus en nuestro organismo y su capacidad de provocar enfermedad. Hablamos de infección, cuando alguna parte de nuestro cuerpo ha sido invadida por un microorganismo patógeno y hablamos de enfermedad sólo cuando dicho microorganismo ha modificado nuestro estado de salud.[i] Existen infecciones que no alteran el estado de salud pasando de forma inadvertida, lo que conocemos como procesos asintomáticos, en los que la persona “no siente que esté enferma”.
Existen diferentes pruebas de diagnóstico para la COVID-19 y, no en pocas ocasiones, se mezclan criterios de diagnóstico y de despistaje (screening), siendo necesarias dos tipos de pruebas, diferentes pero complementarias, en el estudio de la evolución y curso de la enfermedad.
Para abordar la situación actual desde el punto de vista preventivo, tenemos que procurar estudiar a la mayor población posible a través de la realización de pruebas, para lo cual, desde la vigilancia de la salud realizada por la Medicina del Trabajo, se aplican técnicas de screening, que pueden ser complementadas por diferentes técnicas de diagnóstico.
"Existen diferentes pruebas de diagnóstico para la COVID-19 y, no en pocas ocasiones, se mezclan criterios de diagnóstico y de despistaje (screening), siendo necesarias dos tipos de pruebas, diferentes pero complementarias, en el estudio de la evolución y curso de la enfermedad"
La finalidad este tipo de técnicas es la de llegar al mayor número de sujetos posible, con criterios de eficiencia, lo que nos permitirá hacer una aproximación a la realidad de una determinada situación o población que, posteriormente, puede ser analizada en mayor profundidad o con un mayor detalle.
En el caso de la COVID-19 provocada por la infección del coronavirus SARS-CoV-2, son necesarias ambos tipos de técnicas (screening y diagnósticas) por una serie de motivos que veremos a continuación y porque ambas, siendo complementarias, presentan pros y contras (ventajas e inconvenientes).
La prueba más conocida y de la que más han hablado los medios de comunicación es la prueba de PCR, siglas en inglés del nombre de la técnica usada “Reacción en Cadena de la Polimerasa”. Esta prueba nos habla de la presencia o no del virus en la muestra analizada, que normalmente es exudado nasofaríngeo. Como todas las pruebas tiene sus pros y contras. Como pro, es muy sensible y detecta con una enorme fiabilidad la presencia de material genético del virus; como contras, además de ser compleja y de requerir logística compleja (personal y equipos especializados y laboratorios específicos), el resultado puede demorarse más de 24 h. y es significativamente costosa. Además, la PCR presenta dos matizaciones o características que hay que tener en cuenta:
- No diferencia por sí misma, el momento de la enfermedad en que se encuentra el paciente, es decir, si está en fase aguda (inicial), en la fase desarrollo o en la fase de recuperación, a no ser que se correlacione con datos clínicos y con la respuesta de anticuerpos, es decir, con la presencia de anticuerpos o inmunoglobulinas que veremos a continuación.
- Una PCR positiva, por sí misma, NO IMPLICA necesariamente que dicha persona pueda infectar a otra, ya que podría reflejar simplemente la existencia de restos víricos sin capacidad infecciosa o tratarse simplemente de fragmentos del genoma viral.
Por otro lado, están los estudios inmunológicos, que nos permiten conocer la situación de producción y adquisición de inmunidad por parte de la persona que ha sido infectada y/o ha pasado la enfermedad. Los hay de dos tipos, los conocidos como test rápidos y los test serológicos por punción intravenosa.
Los test rápidos ([ii],[iii],[iv]) nos indican de forma cualitativa, cual es la situación inmunológica de la persona y ofrecen la posibilidad de aumentar las capacidades de establecer dicha situación, sobre una mayor población de forma rápida. Puede ser aplicada a colectivos numerosos de sujetos, de los que se obtiene una “imagen” de su situación inmunológica de forma cuasi inmediata (10 a 15 min de media), lo que por otro lado se está recomendando desde diferentes organizaciones (OMS, Sociedades científicas (AEEMT V; SEI [v]), Ministerio de Sanidad [vi], etc). Estos son los pros, pero el contra es que no indican la “carga inmunológica” cuantificada de la persona estudiada.
Al igual que los anteriores, los test serológicos por punción intravenosa nos informan del tipo de respuesta inmune, pero añade el hecho de permitirnos conocer la magnitud de dicha respuesta frente al virus, permitiendo deducir el estadio de la respuesta y su intensidad.
Los estudios de dinámica de generación de anticuerpos frente a SARS-CoV-19, han mostrado que éstos comienzan a producirse a partir del 6º día del inicio de síntomas a la vez que se observa un descenso de la carga viral. A los 7 días, casi la mitad de los casos tiene anticuerpos totales y a los 15 días casi el 100%, tanto en los casos leves como los graves.Basado en esto, las técnicas de anticuerpos buscan detectar la respuesta inmune de los pacientes la cual aumenta según avanza la infección, lo que también ocurre, aunque no haya habido síntomas (portadores asintomáticos) ([vii],[viii],[ix]).
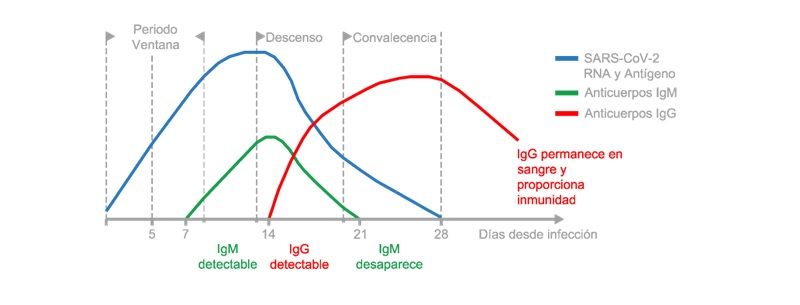
Según la Sociedad Española de Inmunología, los test rápidos para la detección de SASR-CoV-2, nos permiten identificar niveles máximos de anticuerpos IgM (de respuesta rápida) entre los días 8 y 14 después del inicio de los síntomas y de los anticuerpos IgG (de respuesta tardía) entre los días 15 a 21 del inicio de los síntomas. Niveles inferiores son susceptibles de detectarse incluso antes.
De todo lo anteriormente expuesto, se deduce que ante la pregunta ¿qué técnica es la que ha de usarse y es mejor aplicar?, la respuesta es que NO HAY UN ÚNICO TEST, sino que depende de la situación en la que nos encontremos en un determinado momento o de qué y cómo queramos estudiar o analizar. Epidemiológicamente, la correlación de las tres técnicas expuestas, aplicadas a gran escala, sería de gran utilidad para determinar el porcentaje de población que está inmunizado y la situación de la inmunización poblacional.
"¿Qué técnica es mejor aplicar? No hay un único test, sino que depende de la situación en la que nos encontremos en un determinado momento o de qué y cómo queramos estudiar o analizar"
Como conclusión,podríamos afirmar que lo ideal es combinar de forma secuencial, test rápidos (por su rapidez y asequibilidad), test serológicos de tipo cuantitativo (para determinar la carga inmunitaria) y PCR en determinadas situaciones y a través de una estrategia epidemiológica integral de determinación de la huella inmunológica de la COVID-19 y para la identificación de los casos potencialmente portadores.
Por tanto, una propuesta lógica de utilización de las diferentes pruebas sería:
- Para valorar la situación inmunológica de aquellas personas que no hayan tenido ningún tipo de síntoma o no hayan pasado la enfermedad, estaría recomendado la utilización de los test rápidos.
- Para valorar la situación inmunológica de las personas que han tenido algún síntoma sospechoso (con más de 15 días de evolución desde el inicio de los síntomas) o hayan pasado la enfermedad con anterioridad, estaría recomendado la utilización de test serológicos con punción intravenosa.
Para las que comiencen con síntomas, la realización de una PCR tras las primeras 48 h de iniciados los mismos, nos indicará si la persona está infectada por el SARS-CoV-2 o no.
--------------------------------------------------------------
[i] Jesús Pla y Elvira Román. Departamento de Microbiología y Parasitología, de la Facultad de Farmacia de la Universidad Complutense de Madrid.
[ii] Utilidad de la determinación de anticuerpos anti SARS-CoV2. Sociedad Española de Inmunología. Abril, 2020.
[iii] Guía para la utilización de test diagnóstico para CoVID-19. Ministerio de Sanidad. 6 de abril de 2020.
[iv] Criterios de reincorporación laboral en pandemia sars-cov-2. Asociación Española de Especialistas en Medicina del Trabajo (AEEMT), de fecha 07/04/2020.
[v] SEI (Sociedad Española de Inmunología). Test rápidos para la detección de SARS-CoV-2 por inmunocromatografía (Ver.2.0). Infografía rápida.
[vi] Guía para la utilización de tests rápidos de anticuerpos para covid-19. Actualizado a 7 de abril de 2020.
[vii]Profilingearly humoral response todiagnose novel cononavirusdisease (COVID-19). Clinical infectious diseases: an official publication of the Infectious Diseases Society of America.
[viii]Juanjuan Zhao Jr et cols. Antibody responses to SARS-CoV-2 in patients of novel coronavirus disease 2019. Clinical Infectious Diseases doi: 10.1093/cid/ciaa344.
[ix] Fast, postable test come online to curb coronavirus pandemic. Nature Biotechnology | VOL 38 | May 2020 | 509–522 | www.nature.com/naturebiotechnology